相信大家都有同樣的感受,似乎現在走到哪里,都能看到“眼鏡黨”的身影。一說到近視,要么“是我本人了”或“誰沒個近視的朋友”,這種情況在學校里更為常見。跟著孩子們長大升級的,還有那一年比一年還厚的眼鏡鏡片。
然而,很多人都還不知道,當近視度數加深到600度以上,發展為高度近視后,患上多種并發癥的危險已悄悄潛伏。
1.視網膜變性、裂孔、脫離
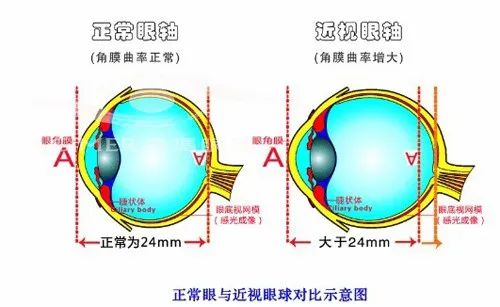
近視眼的主要變化是眼球的不斷拉長,高度近視患者的眼球長度會比正常的增加一些。
過長的眼球常常造成視網膜、脈絡膜之間的循環障礙,供血不足,導致色素細胞的變性、萎縮。
除了眼底后極部形成片狀萎縮斑外,周邊部視網膜也會因拉伸而變薄,薄到一定程度時,就容易形成裂孔。
再加上玻璃體液化、活力度增加,牽拉視網膜,水樣的玻璃體就可能通過裂孔進入視網膜神經上皮層與色素上皮層之間積存,進一步引起視網膜脫離。
周邊視網膜的變薄、穿孔早期可沒有明顯癥狀,部分患者接受眼科檢查時才被確診患上裂孔性視網膜脫離。有些患者則可能會出現視網膜被牽拉的癥狀,即見到閃光、飛蚊增多等。
視網膜發生脫離,開始時也可能出現眼前黑影飄動、閃光感,看東西變形,繼而視野出現黑影,黑影范圍逐漸擴大,發生某一方向視野缺損。
如病變牽涉到黃斑區,視力會明顯下降,視網膜全脫離者視力可僅剩余光感或甚至失明。
因此,如果出現視網膜的變薄、穿孔、局部的小范圍脫落,應盡量在發生脫離前進行激光治療;即使發生視網膜脫離,也應該盡快在脫落范圍未涉及黃斑前,盡快進行手術治療。
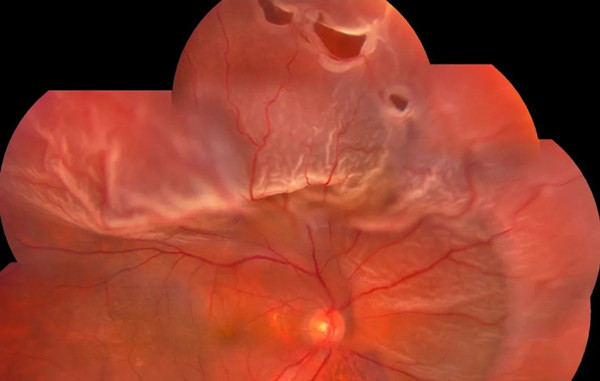
視網膜裂孔
2.黃斑病變
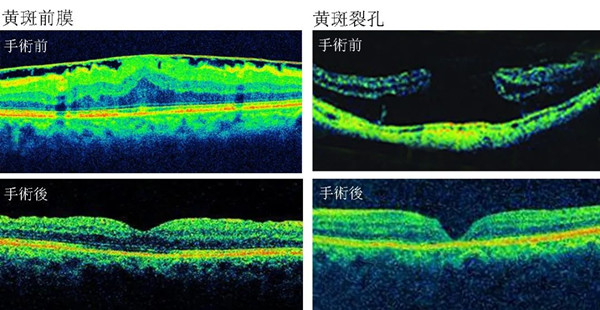
近視眼的眼球會被拉長,視網膜組織承受著牽扯的力量,同時被拉扯變薄,就容易出現退化變性,形成黃斑前膜、黃斑裂孔及黃斑劈裂等病變。
黃斑前膜:形成于視網膜黃斑部表面的一層纖維膜,屬玻璃體和視網膜交界處的疾病。
黃斑裂孔:黃斑區域出現的視網膜缺損病變,可分板層裂孔和全層裂孔。
黃斑劈裂:指的是黃斑區視網膜神經層與色素層的分離,它可分為三個階段:剛開始是黃斑區的視網膜發生劈裂,再往后可能會發生黃斑中心凹脫落,后可能發展為黃斑裂孔。
黃斑病變可以通過眼內注射特效藥物或者微創玻璃體切除手術來治療。
3.后鞏膜葡萄腫
近視眼球變長,眼球壁變薄,在眼壓作用下,變薄的鞏膜和深層葡萄膜組織向外膨出,在B超上可見形成局部紫紅色的隆起,在這種情況就叫葡萄腫。
因后部眼球壁很薄,耐受力較差,后鞏膜葡萄腫就多發生在眼底后極部與視盤周圍的位置,它可伴隨脈絡膜萎縮與脈絡膜新生血管形成。
高度近視引起的后鞏膜葡萄腫,可行后鞏膜加固術在一定程度上防止其繼續發展。
因它的發生可與視網膜劈裂、黃斑裂孔等并發癥相關,所以還需定期觀察眼睛是有視網膜脫離、黃斑劈裂等。
惠州希瑪林順潮眼科醫院重點提醒
各位高度近視的朋友,應半年到一年定期進行至少1次的眼底檢查,隨時掌握眼底情況,預防勝于治療!
同時應注意用眼強度、控制用眼時間,培養良好的用眼習慣,防控近視進一步加深。